ダットスキャン検査をしようと思うんだけど、検査内容ってどんな感じなのかな?
このように
- ダットスキャン検査について詳しく知りたい
- パーキンソン病や認知症の疑いを心配している
など上記の方々はこの記事を読むことで解決できます。

この記事では、ダットスキャン検査(DaT Scan)とは、核医学検査のしくみ、検査前の流れ、検査当日の流れ、検査費用、副作用、問題点、などについてわかりやすく解説していますのでぜひ参考にしてみてください。
ダットスキャン検査(DaT Scan)とは
ダットスキャン検査(DaT Scan検査)とは、脳内のドーパミントランスポーターの働きや、その状態を画像化する検査になります。
この検査に用いられる放射性医薬品「ダットスキャン静注」が日本で承認されたのは2013年9月で、2014年1月に日本メジフィジックス社より発売されました。

ダットスキャン検査は、海外では以前から既に行われていましたが、国内では最近になって行われるようになった、新しい検査方法です。
ドーパミントランスポーターとは
司令塔シナプス
脳が様々な指令を出すことで、人は色々な活動をしているわけですが、その脳からの指令を伝える役目をしている部分を「シナプス」と言います。
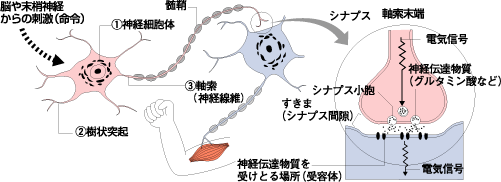
これは、脳内に張り巡らされているニューロン(神経細胞)の軸索の末端にある部分のことですが、情報の入力部分と出力部分は接触することなく、少しだけ離れて存在しています。
ドーパミンの役割

「シナプス間隙」と言われる離れた部分の情報伝達の役目をしているのが「ドーパミン」などの、神経伝達物質と呼ばれるもので、それらが神経から飛び出して、離れたシナプスに情報を伝えているのです。
このドーパミンの再利用に関わるたんぱく質のことを「ドーパミントランスポーター」といいます。
ドーパミンの減少と運動機能
大脳基底核の役割
ドーパミンは大脳基底核の中にある「黒質緻密部」で作られ、そこから同じ基底核内にある「線条体」へ送られています。
大脳基底核は運動機能や認知機能などに深くかかわっていて、身体の筋肉の緊張や、記憶に基づいた行動や運動を調整しています。
ドーパミンが減るとどうなるの?
パーキンソン病やレビー小体型認知症では、ドーパミンが作られている黒質の細胞が変性し、ドーパミンが減ることがわかっていますが、ドーパミンが減少・変性している場合には、ドーパミントランスポーターも減少します。

ドーパミンの再利用が上手くいかなくなり、ドーパミンの量が減っていくと、筋肉に脳からの信号をスムーズに伝えられなくなります。
その結果、ある動作をする場合に、どの筋肉をどのように動かすのか、調整できなくなってしまうのです。
ドーパミン減少の判別法
ダットスキャン検査で使われる「ダットスキャン静注」には、「ヨウ素‐123」がイオフルパンの形で含まれていて、この薬の成分はドーパミントランスポーターに結合する性質を持っています。
表面的には運動機能や認知機能の障害が同じように出ていても「アルツハイマー型認知症」では、脳内のドーパミンの減少は見られないため、画像の線条体の状態を見れば、ドーパミンの減少が特徴の「レビー小体型認知症」や「パーキンソン病」と鑑別することが出来るのです。
核医学検査のしくみ
病気の検査方法には、様々な種類がありますが、放射性医薬品を患者に投与して行う画像診断のことを核医学検査と言います。

核医学検査では、まず放射線を出すラジオアイソトープで標識した(印をつけた)放射性医薬品を患者に投与します。
撮影されたデータを画像化して、体内や脳の血流や代謝などの状態を客観的に判断する、というのが核医学検査のしくみです。
放射能の半減期は?
ダットスキャン検査では、静脈注射によって放射性医薬品・ダットスキャン静注を投与しますが、この放射線量は胃のX線検査とほぼ同程度なので、身体への影響は心配ありません。
体内に残った放射能も短時間で尿中に移行し排せつされます。

ダットスキャン静注の有効半減期(放射能が半分になるために要する時間)は、約7.6時間とされています。
ダットスキャン検査の正確性
認知症に対する核医学検査には、他にはヨード123標識MIBGを静脈注射して行う「MIBG心筋シンチグラフィー」などがあります。
目立った認知症症状が出るよりも以前から、脳内の変化を画像で見ることが出来るので、どの認知症なのかなど似た症状の疾病との鑑別、治療の効果がどの程度上がっているかなどについて、より正確な判断が期待できます。
ダットスキャン検査・画像撮影の仕組み
ガンマカメラのコリメータとは?
検査での画像撮影時、SPECT装置のガンマカメラには、薬品から放出される放射線が入射しています。
入射した放射線を光に変換することで、光が発光している位置データを記録して、画像化することができます。

この撮影時に重要な役割をしているのが、ガンマカメラの基本構造を構成している構造物のひとつ、コリメータというものです。
これは、鉛やタングステンで作られていて、特定の方向からの放射線だけを通過させるためのものです。
コリメータの役割とは?
散乱線を除去して、放射線の放出されている方向や量を正しくとらえる役割があり、感度や形状などにより色々な種類に分類され、交換が可能です。
正確なデータを得るためには、使われる放射性核種や検査の内容によって、より適切なコリメータを選択し使用します。

こうして準備が整ったガンマカメラを回転させながら、脳内をあらゆる方向から撮影し、撮影される平面画像を集めて、データを専用のコンピューター等で再構成して画像を表示します。
画像の状態から、患者の病態や症状を読み解いていきます。これを「読影」といいます。
ダットスキャン検査前の流れ
【1】検査の説明と日程の決定

検査を実施している病院で、事前に医師による問診や診察を受け、日程を決めます。検査に入院等は必要なく、当日で終わります。
検査で使う注射液は放射線遮蔽容器に入れて用意され、製造者からの配達当日に、決められた時間内で使用しなければなりません。
そのため直前での検査日程の変更は困難なので、確実に受けることが出来る日を予約しましょう。
【2】既往症などを既往症などを確認
医師は問診の際の回答から必要な患者情報を記載し、検査依頼書を作成します。

いずれも、正しく安全に検査を行うために必要な情報なので、既往歴や投薬歴など確認されることには正確に答えましょう。
- 医師が検査依頼書に記載する内容
- 現在の病気とその症状
- 神経学的所見
- 画像所見
- 既往歴(頭部の外傷、脳卒中、精神病、てんかん、腫瘍、薬物中毒)
- 職業歴(農薬、薬品の使用)
- 投薬歴
- 現在の治療薬と、直近で摂取した時間
検査に使う「ダットスキャン静注」は、肝機能障害、腎機能障害、排尿障害がある患者には、慎重な投与が必要とされています。妊娠中・授乳中の女性や、小児には使用できません。
またエタノール5%が含まれているので、アルコールに対する反応によって、医師が適応の有無を判断する場合があります。
【3】併用注意とされている薬

検査薬の集積に影響を与える可能性があり、併用注意とされている薬もあるので、他の疾病で投薬を受けている場合には、必ず医師に知らせましょう。
検査の前後に休薬が必要とされる場合もあります。
- 食欲抑制剤
- うつ病の治療に用いられる「選択的セロトニン再取り込み阻害薬」「三環系抗うつ剤」
- 重度の睡眠障害などの治療に使用される「中枢神経刺激薬」「中枢興奮剤」
など。
医師からも注意があると思いますが、頭痛薬、鼻炎薬、睡眠薬なども検査前夜と当日は、服用しないようにします。
また、膀胱部分の放射線被ばくを出来るだけ少なくするため、検査前後に水分の摂取と排尿を勧められることがあります。
他には検査前の食事に関する制限や、前処置は特にありませんが、不安や疑問に思うことは医師に確認しておきましょう。
ダットスキャン検査当日の流れ
検査の申し込み時に確認された既往症や服薬などについて、再度問診で確認されたあと、核医学検査室に入ります。
検査の流れ①
メガネやヘアピンなど、顔回りや頭部に付けた金属製品を外します。
検査の流れ②
「ダットスキャン静注」を静脈注射します。
注射時に疼痛を感じる場合が多いため、15秒から30秒かけてゆっくり慎重に注射します。
患者によっては、注射の前後に血圧の測定をして、状態の変化を確認することもあります。
検査の流れ③
注射後3~6時間待ちます。薬品が十分体内に取り込まれるまで時間を置きます。
前処置が無いのと同様に制限などは特に無く、検査開始時刻までは自由行動となります。場合により食事を摂ることもできるようです。
検査の流れ④
脳内の画像を撮影します。薬品が出す放射線をとらえることが出来る、SPECT装置で撮影します。
撮影方法は、患者は装置のベットに仰向けに寝ている状態で、ガンマカメラが頭の周りを回ったり装置が頭を覆うような形で行われます。
検査の流れ⑤
大きな装置なので、多少圧迫感を感じる場合もありますが、検査は30分程度で終了しますので、その間は身体や頭を動かさないようにします。
ダットスキャン検査結果の説明
パーキンソン病・レビー小体型認知症の脳は?
画像を読影した結果得られた診断や病状などについて、医師から詳しい説明を受けます。結果の説明は当日または、後日の場合もあります。

パーキンソン病・レビー小体型認知症の患者の脳では、線条体の形がオタマジャクシの尾の部分が無くなった丸形や、左右非対称の形になり、さらに悪化した状態だと形が判別できなくなります。
sbr解析による正確な数値
画像の見た目によっても、ドーパミントランスポーターへの薬の集積状態はある程度わかりますが、よりはっきりと数値として算出し評価することをsbr(=specific binding ratio)解析と言います。
これは、線条体の状態が正常であっても、加齢によって10年で5~7%程度、ドーパミントランスポーターの集積率が下がるため、読影の際は患者の年齢によってこれを考慮する必要があるからです。
ダットスキャンの検査費用
「ダットスキャン静注」は、一回の検査の際に使う1シリンジ(2.25ml)の価格が5万円以上の高価な薬品です。
この薬価に再診料や検査料などの保険点数が加算されて当日かかる検査費用が算出されます。
保険が適用されるので、実際に患者が支払う検査費用は、各都道府県の病院によって金額がまちまちですが、おおよそ1割負担の場合は約8000円前後、3割負担の場合は約26000円前後ほどになります。
| 1割負担 | 3割負担 | |
| 長崎県 長崎みなと メディカルセンター |
約6,000円 | 約25,000円 |
| 群馬県 美原記念病院 |
約9,000円 | 約19,000円 |
| 京都府 御池クリニック |
約9,000円 | 約26,000円 |
| 愛知県 偕行会城西病院 |
約7,000円 | 約20,000円 |
| 東京都 町田市民病院 |
約9,000円 | 約27,000円 |
ダットスキャン検査の副作用
ダットスキャン検査で使用されるダットスキャン静注での確認されている副作用は以下の通りです。
国内臨床試験
国内第Ⅲ相試験(全42例)において、副作用は認められませんでした。
海外臨床試験及び海外市販後データ
海外臨床試験(全1064例)において、40例(3.8%)に副作用(臨床検査値の異常を含む)が認められました。
主な副作用は、頭痛15例(1.4%)及び悪心8例(0.8%)でした。
重大な副作用
過敏症:投与後局所反応(0.1%)そう痒及び紅斑(頻度不明)等の過敏症があらわれることがあるので、投与後も観察を十分に行い、異常が認められた場合には適切な処置を行って下さい。
ダットスキャン検査の問題点
ダットスキャン検査は、認知症やパーキンソン病患者の、脳内の様子を把握するのにとても有効な検査なのですが、改善すべき問題点も指摘されています。
改善の必要がある問題点
- 適切な撮影画像を得るためには、患者の身体や頭が静止していることが重要なのですが、装置での一回の撮影時間が約30分間と、案外長い時間なので、多少の動きは避けられず、画像の低下につながる。
- 線条体のドーパミントランスポーターの集まり方が、あまりに低下している場合は、画像に映らず処理が困難。
- 撮像条件や画像処理の条件によって、得られる値に違いが生じることがある。
3.については、撮影や画像作成の際のプロセスで、作成される画像に影響を与える作業があることによります。
たとえば、画像収集の時のコリメータの選択と画像の収集時間や拡大率、画像を再構成する時の補正作業、画像表示の際の軸補正や表示スケールや表示ウインドウの調整などです。
作業者や解析者の主観や手順により、見え方が異なったり誤差が生じる場合があるといわれています。
問題点の解決
これらの問題点を解決するために、「ダットスキャン静注」の販売をしている、日本メジフィジックス社からも、以下のような画像作成の際の注意点が提示されています。
- コリメータの種類は、感度と分解能(=装置の測定能力。見分けられる最小の距離または視覚のことを指す)に影響するので、読影の目的により選択する。
- 10分程度の短い収集時間ではノイズが増すため、画像の収集には少なくとも20分は時間をかけること。
- 画像収集時の拡大率により、sbrに影響を与えることがあるので、装置ごとに拡大率を統一すること。
- 過剰な補正は行わないこと。
- 表示スケールによって、情報が読みやすいものと、読みにくいものに分かれるので、その特徴を理解してスケールを使用すること。
おわりに
ダットスキャン検査は久々に登場した新しい検査として、その役割に大変期待が集まっています。
しかし一方で、先に述べたような改善点もあり、より正確で役に立つ結果を得るために、画像の解析方法などには、今後も新しい検査ゆえの試行錯誤が引き続き必要なのかもしれません。
患者本人はもちろん、介護者や家族にとっても、検査によって正しく状態を知り、より良い治療法を得ることは、とても重要で切実な願いです。
今後も認知症検査の研究や改善が進み、最善の治療につながっていくよう期待したいと思います。
・日本メジフィジックス株式会社